PAYPAL: Clicca qui
STRIPE: Clicca qui
In alternativa, è possibile effettuare un bonifico bancario (SEPA) utilizzando il nostro conto
Titolare del conto: Come Don Chisciotte
IBAN: BE41 9674 3446 7410
BIC: TRWIBEB1XXX
Causale: Raccolta fondi
lescienze.it
Ricercatori di tutto il mondo stanno lavorando per ricomporre, pezzo per pezzo, il puzzle del virus alla base della pandemia di COVID-19: in che modo agisce, da dove è venuto e come potrebbe evolvere in futuro. E sono ancora senza risposta pressanti domande sulla sua origine.
In questo articolo parliamo di:
Nel 1912, alcuni veterinari tedeschi si interrogavano perplessi sul caso di un gatto febbricitante dall’enorme ventre rigonfio. Oggi si pensa che quello sia stato il primo esempio riportato nella letteratura scientifica della capacità dei coronavirus di debilitare le proprie vittime. A quei tempi i veterinari non lo sapevano, ma c’erano anche coronavirus che causavano bronchiti nei polli, e una malattia intestinale che uccideva quasi tutti i porcellini sotto le due settimane di età.
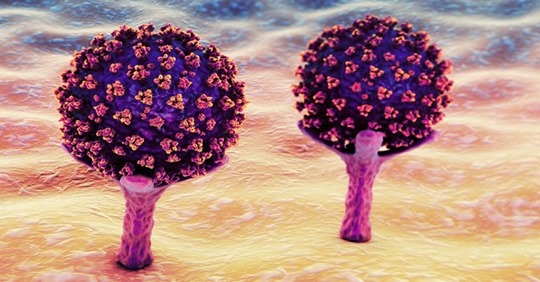
Il collegamento fra questi agenti patogeni fu scoperto solo negli anni sessanta, quando in Gran Bretagna e negli Stati Uniti alcuni ricercatori isolarono due virus che provocano il raffreddore comune negli esseri umani e che sono dotati di strutture di forma simile a una corona. Gli scienziati notarono ben presto che i virus identificati negli animali malati avevano la stessa struttura ispida, costellata di protuberanze proteiche spinose, o spicole. L’aspetto al microscopio elettronico somiglia a quello di una corona solare, e per questo i ricercatori coniarono, nel 1968, il nome “coronavirus” per l’intero gruppo.
Era una famiglia di assassini particolarmente dinamici: il coronavirus dei cani era capace di far ammalare i gatti, e quello dei gatti di devastare l’intestino dei maiali. I ricercatori hanno creduto che negli esseri umani i coronavirus causassero solo sintomi blandi, finché un focolaio epidemico di una grave sindrome respiratoria acuta (SARS) non ha rivelato, nel 2003, la facilità con cui questi versatili virus possono uccidere le persone.
Adesso, mentre sale il tributo di morti imposto dalla pandemia di COVID-19, i ricercatori si affannano a scoprire tutto il possibile sulla biologia del più recente dei coronavirus, SARS-CoV-2. Il suo profilo si sta già delineando. Gli scienziati stanno capendo che in questo virus si è evoluta una serie di adattamenti che lo rendono assai più letale degli altri coronavirus fin qui incontrati dall’umanità.
A differenza dai suoi parenti stretti, SARS-CoV-2 può attaccare facilmente le cellule umane in più punti, e prende a bersaglio soprattutto i polmoni e la gola. Una volta entrato nel corpo, il virus si avvale di un diversificato arsenale di molecole dannose. E i dati genetici fanno pensare che se ne sia stato nascosto in natura forse anche per decenni.
Ma ci sono molti aspetti cruciali ignoti di questo virus, come il modo esatto in cui uccide le vittime, se evolverà in qualcosa di più – o meno – letale e cosa può rivelare sulla prossima volta che si farà vivo un membro della famiglia dei coronavirus. “Ce ne saranno altri; o sono già in giro là fuori, o si stanno formando”, dice Andrew Rambaut, che studia l’evoluzione dei virus all’Università di Edimburgo.
Una gran brutta famiglia
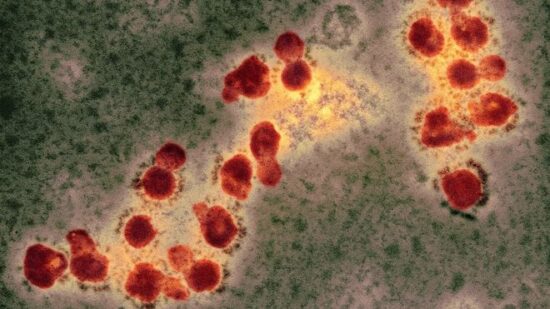
Fra i virus che attaccano gli esseri umani, i coronavirus sono grandi. Con un diametro di 125 nanometri, sono relativamente grossi pur essendo virus il cui materiale genetico è costituito da RNA, il gruppo da cui viene la maggior parte delle nuove malattie emergenti. Ma la vera particolarità dei coronavirus è il genoma, che con 30.000 basi è il più grande fra tutti quelli dei virus a RNA: tre volte quello dell’HIV o del virus dell’epatite C, e più del doppio di quello dei virus influenzali.
I coronavirus sono anche tra i pochi virus a RNA dotati di un meccanismo di correzione degli errori di replicazione del genoma che impedisce al virus di accumulare mutazioni che potrebbero indebolirlo. E questo potrebbe essere il motivo per cui i comuni antivirali, come la ribavirina, che riescono a contrastare virus come quello dell’epatite C, non sono riusciti a domare SARS-CoV-2. Il farmaco indebolisce il virus inducendo delle mutazioni, ma nei coronavirus il meccanismo correttore le può eliminare.
Le mutazioni possono anche offrire dei vantaggi ai virus. Quello dell’influenza muta oltre tre volte più spesso di quello dei coronavirus, e ciò gli permette di evolvere rapidamente ed eludere i vaccini. Ma i coronavirus hanno un trucco speciale che dà loro un dinamismo letale: si ricombinano di frequente, scambiando tratti del proprio RNA con altri coronavirus.
Di solito si tratta solo di un insignificante scambio di parti tra virus uguali. Ma quando due coronavirus imparentati alla lontana finiscono in una stessa cellula, la ricombinazione può condurre a tremende versioni inedite capaci di infettare nuovi tipi cellulari e saltare ad altre specie, dice Rambaut.
Spesso la ricombinazione avviene nei pipistrelli, portatori di 61 virus di cui è nota la capacità di infettare l’uomo; certe specie ne ospitano, da sole, ben 12. Nella maggior parte dei casi i virus non danneggiano i pipistrelli; vi sono diverse teorie sul motivo per cui il sistema immunitario di questi animali riesce a tener testa agli invasori. Un lavoro pubblicato nel febbraio scorso sostiene che le cellule di pipistrello infettate da questi virus emettono rapidamente un segnale che le rende in grado di ospitare il virus senza ucciderlo.
Le stime sulla nascita dei primi coronavirus variano molto: tra i 10.000 e i 300 milioni di anni fa. Gli scienziati ne conoscono oggi decine di ceppi, sette dei quali infettano gli esseri umani. Fra i quattro che provocano il comune raffreddore, due (OC43 e HKU1) provengono da roditori, e gli altri due (229E e NL63) dai pipistrelli. I tre che causano malattie gravi – SARS-CoV-1 (a cui si deve la SARS), quello della sindrome respiratoria mediorientale MERS-CoV e SARS-CoV-2 – vengono tutti dai pipistrelli. Ma gli scienziati ritengono che di solito ci sia un intermediario: un animale infettato dai pipistrelli che poi trasmette il virus agli esseri umani. Per la SARS, si ritiene che a fare da intermediari siano stati gli zibetti, venduti vivi in alcuni mercati alimentari della Cina.
L’origine di SARS-CoV-2 è ancora una questione aperta. Il virus ha il 96 per cento del materiale genetico in comune con un virus trovato in un pipistrello di una grotta dello Yunnan, in Cina: un buon motivo per pensare che venga dai pipistrelli, dicono i ricercatori. Ma c’è una differenza cruciale. Delle proteine delle spicole dei coronavirus fa parte un elemento detto dominio di legame ai recettori, che è essenziale perché riescano a entrare nelle cellule umane. Il dominio di legame di SARS-CoV-2 è particolarmente efficiente e presenta differenze importanti rispetto al virus dei pipistrelli dello Yunnan, che sembra non infettare gli esseri umani.
A complicare la faccenda, si è scoperto che il pangolino può ospitare un coronavirus dotato di un dominio di legame ai recettori pressoché identico alla versione umana. Il resto del virus, però, ha con essa somiglianza genetica appena del 90 per cento, e quindi alcuni ricercatori sospettano che l’intermediario non sia stato il pangolino. La contemporanea presenza di mutazioni e ricombinazioni complica i tentativi di tracciare un albero genealogico.
Alcuni studi diffusi in questi ultimi mesi, ma non ancora sottoposti a peer-review, suggeriscono che SARS-CoV-2 – o un suo antenato poco diverso – se ne sia stato nascosto in qualche animale per decenni.
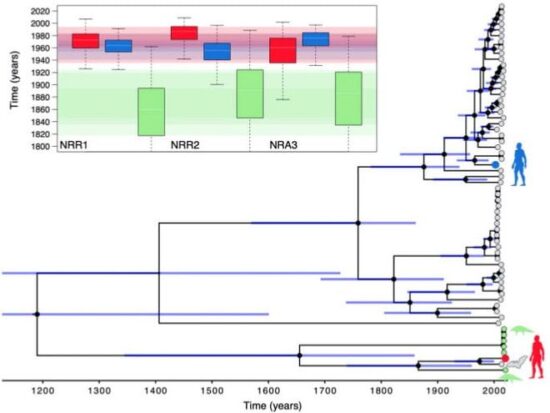
Secondo un lavoro pubblicato online a marzo, la linea di discendenza dei coronavirus da cui proviene SARS-CoV-2 si sarebbe separata più di 140 anni fa da quella, strettamente imparentata, che si trova oggi nei pangolini. Poi, in un qualche momento degli ultimi 40-70 anni, i progenitori di SARS-CoV-2 si sono separati dalla versione dei pipistrelli, che in seguito ha perduto l’efficace dominio di legame ai recettori che era presente nei suoi antenati (ed è tuttora presente in SARS-CoV-2). Uno studio pubblicato il 21 aprile arriva a risultati assai simili con un metodo di datazione diverso.
Questi risultati suggeriscono una lunga genealogia, con parecchi rami di coronavirus nei pipistrelli, e forse nei pangolini, dotati dello stesso letale dominio di legame ai recettori di SARS-CoV-2; alcuni di essi potrebbero essere in grado di causare pandemie, dice Rasmus Nielsen, biologo evoluzionista all’Università della California a Berkeley, e coautore del secondo studio. “C’è bisogno di una sorveglianza continua e un’accresciuta vigilanza sul possibile emergere di nuovi ceppi virali per trasferimento zoonotico”, dice.
Due porte aperte
I coronavirus umani noti possono infettare numerosi tipi cellulari, ma tutti causano soprattutto infezioni respiratorie. La differenza sta nel fatto che i quattro che provocano il raffreddore comune attaccano facilmente il tratto respiratorio superiore, mentre MERS-CoV e SARS-CoV trovano maggiori difficoltà a stabilirsi in questa sede ma riescono meglio a infettare le cellule dei polmoni.
SARS-CoV-2 purtroppo riesce a fare entrambe le cose con grande efficienza. Ciò gli offre due zone in cui stabilire una testa di ponte, dice Shu-Yuan Xiao, patologo all’Università di Chicago, in Illinois. Un colpo di tosse che lancia dieci particelle virali verso di voi può bastare a far partire un’infezione nella vostra gola, ma i peluzzi delle cellule ciliate che ne ricoprono la superficie probabilmente faranno il loro lavoro ed elimineranno gli invasori. Se però il colpo di tosse è più vicino e di particelle virali ne lancia 100, il virus potrebbe riuscire ad arrivare fino in fondo ai polmoni, dice Xiao.
Queste diverse capacità spiegano forse il motivo per cui i malati di COVID-19 vivono esperienze così diverse. Il virus può partire dalla gola o dal naso, dare tosse e disturbi del gusto e dell’odorato, e fermarsi lì. O invece può trovare la strada per arrivare ai polmoni e debilitarli. Come ci arrivi, se spostandosi di cellula in cellula o per qualche forma di trasporto, non si sa ancora, dice Stanley Perlman, immunologo all’Università dello Iowa, che studia i coronavirus.
Clemens-Martin Wendtner, infettivologo alla München Klinik Schwabing, in Germania, dice che a consentire al virus di infiltrarsi nei polmoni potrebbe essere un problema del sistema immunitario. La maggior parte delle persone produce anticorpi neutralizzanti prodotti espressamente dal sistema immunitario per legarsi al virus e impedirne l’entrata nelle cellule. Alcune persone però, dice Wendtner, sembrano incapaci di produrli. E questa potrebbe essere la ragione per cui qualcuno guarisce dopo una settimana di sintomi leggeri e altri sono colpiti da una malattia polmonare a insorgenza tardiva.
Ma il virus può anche saltare le cellule della gola e arrivare direttamente ai polmoni. In quel caso i pazienti possono sviluppare la polmonite senza gli usuali sintomi lievi come tosse e febbre leggera che altrimenti si presenterebbero per primi, aggiunge Wendtner. Il fatto di disporre di due punti di accesso significa che il virus può coniugare la facilità di trasmissione dei coronavirus del raffreddore comune con la letalità di MERS-CoV e SARS-CoV. “E’ la sfortunata e pericolosa combinazione di questo ceppo di coronavirus”, conclude.
La capacità del virus di infettare il tratto respiratorio superiore e riprodurvisi è stata un po’ una sorpresa, dato che un suo parente stretto come SARS-CoV ne è privo. Il mese scorso, Wendter ha pubblicato dei risultati sperimentali in cui il suo gruppo è riuscito a coltivare il virus prelevato dalla gola di nove malati di COVID-19, mostrando che in quella sede il virus si riproduce attivamente ed è infettivo. Ciò spiega una cruciale differenza tra i due virus strettamente imparentati. SARS-CoV-2 può rilasciare particelle virali dalla gola nella saliva prima ancora che comincino a presentarsi i sintomi, e queste particelle possono passare facilmente da una persona all’altra. SARS-CoV era assai meno abile in questo salto e si trasmetteva solo quando i sintomi erano molto evidenti, il che ne ha facilitato il contenimento.
Queste differenze hanno dato origine a una certa confusione sulla letalità di SARS-CoV-2. Alcuni esperti e vari resoconti giornalistici lo descrivono come meno letale di SARS-CoV perché uccide circa l’uno per cento delle persone che infetta, mentre SARS-CoV ne uccide una percentuale circa 10 volte maggiore. Ma questo, dice Perlman, è un modo errato di vedere la cosa. SARS-CoV-2 è assai più efficiente nell’infettare la gente, ma in molti casi l’infezione non arriva fino ai polmoni. “Una volta arrivato ai polmoni, probabilmente è altrettanto letale”, dice.
Quello che fa quando arriva ai polmoni per alcuni versi è ciò che fanno tutti i virus respiratori, anche se c’è ancora molto da chiarire. Come SARS-CoV e i virus influenzali, infetta e distrugge gli alveoli, i minuscoli sacculi polmonari da cui l’ossigeno passa nel torrente circolatorio. Quando la barriera cellulare che divide gli alveoli dai vasi sanguigni cede, i vasi perdono liquidi che bloccano il passaggio dell’ossigeno nel sangue. Altre cellule, fra cui i globuli bianchi, intasano ulteriormente le vie aeree. Una forte risposta immunitaria può spazzare via il tutto in alcuni pazienti, ma un’eccessiva reazione del sistema immunitario può anche aggravare il danno ai tessuti. Se l’infiammazione e il danno tissutale sono troppo gravi, i polmoni non riescono più a recuperare e la persona muore o resta con i polmoni lesionati, dice Xiao. “Dal punto di vista della patologia, non si vede granché di particolarmente insolito.”
E, come per SARS-CoV, MERS-CoV e i coronavirus animali, il danno non si limita ai polmoni. L’infezione da SARS-CoV-2 può scatenare una reazione immunitaria eccessiva detta “tempesta di citochine”, che può a sua volta a condurre a insufficienze d’organo multiple e alla morte.
Il virus può infettare anche l’intestino, il cuore, il sangue, lo sperma (come MERS-CoV), gli occhi e forse il cervello. I danni a reni, fegato e milza osservati nei malati di COVID-19 fanno pensare che il virus possa essere trasportato dal sangue e infettare vari organi e tessuti, dice Guan Wei-jie, pneumologo all’Istituto di malattie polmonari dell’Università medica del Guangzhou, in Cina, istituzione ampiamente lodata per il suo contributo alla lotta contro il COVID-19. Il virus potrebbe essere in grado di infettare vari organi e tessuti, dovunque arrivi il sangue, dice Guan.
Ma anche se il materiale genetico del virus si ritrova in vari tessuti, non è ancora chiaro se a danneggiarli sia il virus o una tempesta di citochine, afferma Wendtner. “Nel nostro centro sono in corso le autopsie. Presto avremo altri dati”, aggiunge.
Sia che infetti la gola o i polmoni, SARS-CoV-2 fa breccia nella membrana protettiva delle cellule ospiti mediante le proteine delle sue spicole. In primo luogo, il dominio di legame ai recettori si lega a un recettore detto ACE2, che si trova sulla superficie della cellula ospite. ACE2 è espresso in tutto il corpo sul rivestimento interno dei vasi sanguigni, che percorrono tutti gli organi; ma è particolarmente presente sulle cellule che rivestono gli alveoli polmonari e l’intestino tenue.
L’esatto meccanismo non è noto, ma i dati suggeriscono che, una volta legatosi il virus, la cellula ospite tagli la proteina della spicola in uno specifico “sito di taglio”, esponendo così dei peptidi di fusione: brevi catene di amminoacidi che contribuiscono ad aprire la membrana della cellula ospite in modo che la membrana del virus possa fondersi con essa. Una volta che il materiale genetico dell’invasore penetra nella cellula, il virus si impadronisce dei meccanismi molecolari dell’ospite per produrre nuove particelle virali. Questa progenie, poi, fuoriesce dalla cellula per andare a infettare altre cellule.
Spicole potenziate
Il virus SARS-CoV-2 è particolarmente ben attrezzato per aprirsi la strada fin dentro la cellula. Come SARS-CoV, SARS-CoV-2 si lega al recettore ACE2, ma il suo dominio di legame ai recettori vi si adatta particolarmente bene: si lega ad ACE2 con una probabilità 10-20 volte più alta rispetto a SARS-CoV. Wendtner afferma anzi che SARS-CoV-2 è così efficace nell’infettare il tratto respiratorio superiore da far pensare che potrebbe esserci anche un secondo recettore usato dal virus per lanciare il suo attacco.
Ancor più preoccupante è il fatto che durante l’attacco, per tagliare la proteina virale della spicola SARS-CoV-2 sembra avvalersi di un enzima dell’ospite detto furina. Questo è preoccupante, dicono i ricercatori, perché questo enzima abbonda nel tratto respiratorio ma è presente un po’in tutto il corpo. È lo stesso enzima che usano per entrare nelle cellule altri terribili virus, fra cui l’HIV e i virus dell’influenza, della dengue e di Ebola. Le molecole usate da SARS-CoV per il taglio, di contro, sono assai meno comuni e non altrettanto efficaci.
Gli scienziati pensano che il coinvolgimento della furina possa spiegare perché SARS-CoV-2 riesca a passare così bene di cellula in cellula, da persona a persona e forse da un’animale all’altro. Robert Garry, virologo alla Tulane University di New Orleans,stima che ciò dia a SARS-CoV-2 una probabilità da 100 a 1000 volte maggiore di arrivare in profondità nei polmoni rispetto a SARS-CoV. “Quando ho visto che SARS-CoV-2 ha questo sito di taglio, ho passato una gran brutta nottata”, dice.
Il mistero è da dove siano venute le istruzioni genetiche per questo particolare sito di taglio. È probabile che il virus le abbia ottenute per ricombinazione, ma questo particolare arrangiamento non è mai stato trovato in altri coronavirus, in nessuna specie animale. Individuare la sua origine potrebbe essere l’ultimo pezzo mancante per determinare quale animale ha fatto da ponte per consentire al virus di arrivare agli esseri umani.
Come andrà a finire?
Alcuni ricercatori sperano che il virus si indebolirà nel tempo attraverso una serie di mutazioni, grazie alle quali si adatterà a persistere negli esseri umani. L’idea è che diventerebbe meno letale e avrebbe più possibilità di diffondersi. Ma finora i ricercatori non hanno trovato alcun segno di un simile indebolimento, probabilmente a causa degli efficaci meccanismi di riparazione genetica del virus. “Il genoma del virus del COVID-19 è assai stabile, e io non vedo cambiamenti di patogenicità dovuti a mutazione del virus”, dice Guo Deyin, impegnato nella ricerca sui coronavirus all’Università Sun-Yat-sen del Guangzhou.
Anche Rambaut dubita che il virus si attenuerà nel tempo, risparmiando i suoi ospiti. “Non è così che funziona”, dice. Fino a che riesce bene a infettare nuove cellule, riprodursi e trasmettersi ad altre cellule ancora, se danneggia l’ospite non importa, dice.
Altri pensano però che vi sia una possibilità che il risultato finale sia migliore. L’infezione potrebbe lasciarsi alle spalle degli anticorpi che offriranno una protezione almeno parziale, dice Klaus Stöhr, che ha diretto la divisione dell’Organizzazione mondiale della sanità dedicata all’epidemiologia e alla ricerca sulla SARS. Stöhr dice che l’immunità non sarà perfetta: le persone reinfettate svilupperanno comunque qualche lieve sintomo, come succede adesso per il raffreddore comune, e vi saranno rari casi di malattia grave. Ma la presenza di un meccanismo di correzione significa che l virus non muterà rapidamente, e le persone infettate manterranno una valida protezione, aggiunge.
“Lo scenario di gran lunga più probabile è che il virus continuerà a diffondersi e infetterà la maggior parte della popolazione mondiale in un periodo relativamente breve”, dice Stöhr, cioè al massimo entro un paio d’anni. “Poi, il virus continuerà a essere diffuso nella popolazione umana, probabilmente per sempre.” Come i quattro coronavirus umani generalmente poco dannosi, a quel punto SARS-CoV-2 circolerebbe costantemente provocando soprattutto blande infezioni del tratto respiratorio superiore, dice Stöhr. Per questo motivo, aggiunge, non ci sarà bisogno di vaccini.
Alcuni precedenti studi appoggiano quest’idea. Uno di essi ha mostrato che quando si inoculava in alcune persone il coronavirus del raffreddore comune 229E, i relativi livelli anticorpali toccavano un picco dopo due settimane e dopo un anno erano solo lievemente elevati. Questo non preveniva l’infezione l’anno dopo, ma in queste infezioni successive i sintomi erano lievi o assenti, e il virus veniva trasmesso per periodi più brevi.
Il coronavirus OC43 offre un modello di quello che potrebbe essere il successivo percorso di questa pandemia. Anche questo virus provoca negli esseri umani il raffreddore comune, ma le ricerche genetiche compiute all’università di Lovanio, in Belgio, suggeriscono che ai suoi tempi OC43 potrebbe essere stato un vero killer. Lo studio indica che il virus è passato all’uomo dalle vacche, che lo avevano preso dai topi; e gli scienziati suggeriscono che sia stato responsabile di una pandemia che provocò più di un milione di vittime in tutto il mondo nel 1899-90, in precedenza attribuita al virus influenzale. Oggi OC43 continua a circolare ampiamente e può darsi che sia proprio la continua esposizione al virus a mantenere immune verso di esso la grande maggioranza della popolazione,
Ma anche se questo processo ha reso OC43 meno letale, non è ancora chiaro se davvero accadrà qualcosa di simile con SARS-CoV-2. Uno studio sulle scimmie ha rivelato la permanenza degli anticorpi contro SARS-CoV-2, ma i ricercatori hanno parlato solo dei primi 28 giorni dopo l’infezione, quindi resta poco chiaro quanto duri l’immunità.
Le concentrazioni degli anticorpi contro SARS-CoV inoltre, calano significativamente nel giro di due-tre anni. Se questi livelli più bassi possano bastare a prevenire l’infezione o a ridurne la gravità non è stato verificato. Gatti, mucche, cani e polli non sembrano diventare immuni ai coronavirus, a volte letali, che li infettano, e quindi i veterinari negli anni si sono dati molto da fare per realizzare dei vaccini. Malgrado tutte le incertezze su se e quanto le persone rimangano immuni a SARS-CoV-2, alcuni paesi stanno promuovendo l’idea di dotare i sopravvissuti di un “passaporto immunitario” che consenta loro di uscire di casa senza timore di essere infettati o infettare gli altri.
Molti scienziati per ora si riservano il giudizio sull’ipotesi che i coronavirus più “mansueti” siano stati un tempo virulenti quanto SARS-CoV-2. A tutti piacerebbe pensare che “gli altri coronavirus erano tremendi e poi si sono moderati”, dice Perlman. “È un modo ottimistico di guardare a quello che sta succedendo, ma di prove non ce ne sono.”
(L’originale di questo articolo è stato pubblicato su “Nature” il 4 maggio 2020. Traduzione di Alfredo Tutino, editing a cura di Le Scienze. Riproduzione autorizzata, tutti i diritti riservati.)
CANALE YOUTUBE: https://www.youtube.com/@ComeDonChisciotte2003
CANALE RUMBLE: https://rumble.com/user/comedonchisciotte
CANALE ODYSEE: https://odysee.com/@ComeDonChisciotte2003
CANALI UFFICIALI TELEGRAM:
Principale - https://t.me/comedonchisciotteorg
Notizie - https://t.me/comedonchisciotte_notizie
Salute - https://t.me/CDCPiuSalute
Video - https://t.me/comedonchisciotte_video
CANALE UFFICIALE WHATSAPP:
Principale - ComeDonChisciotte.org